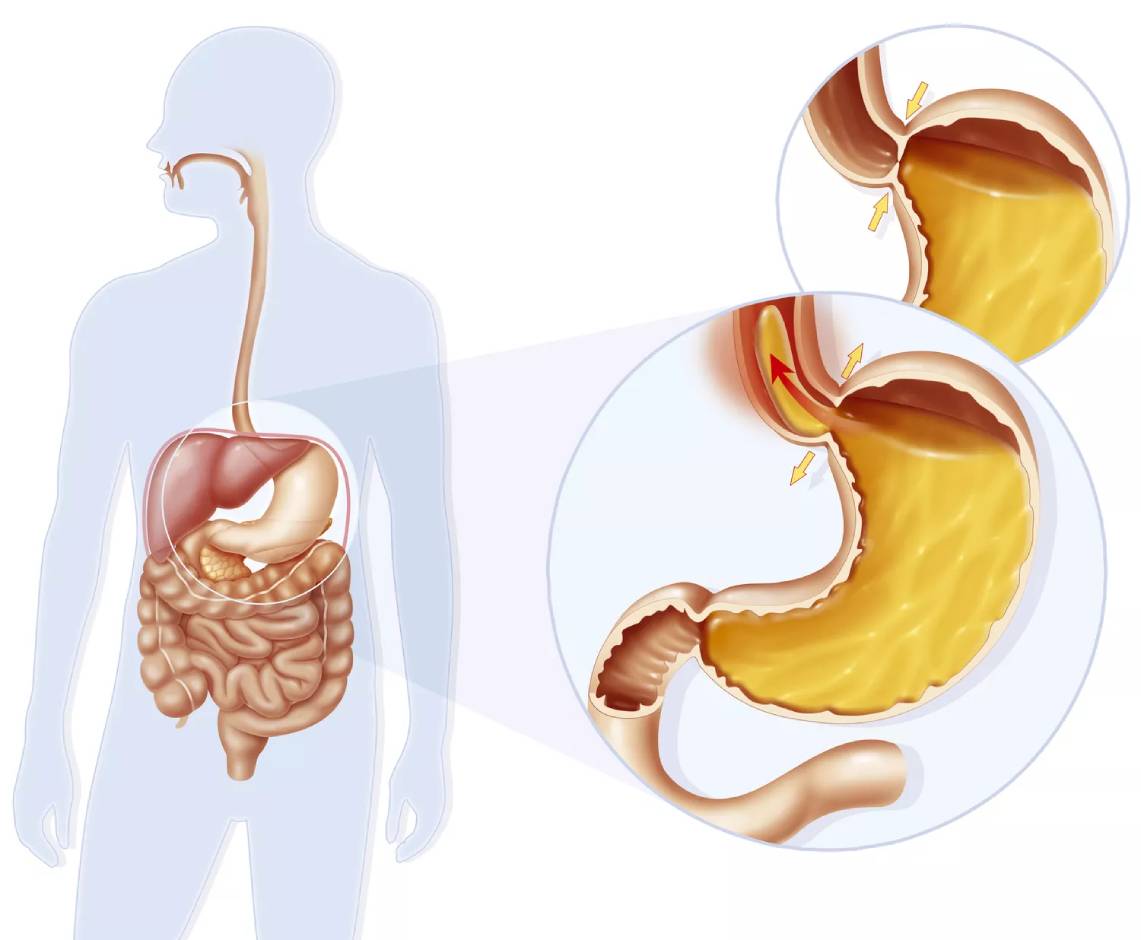
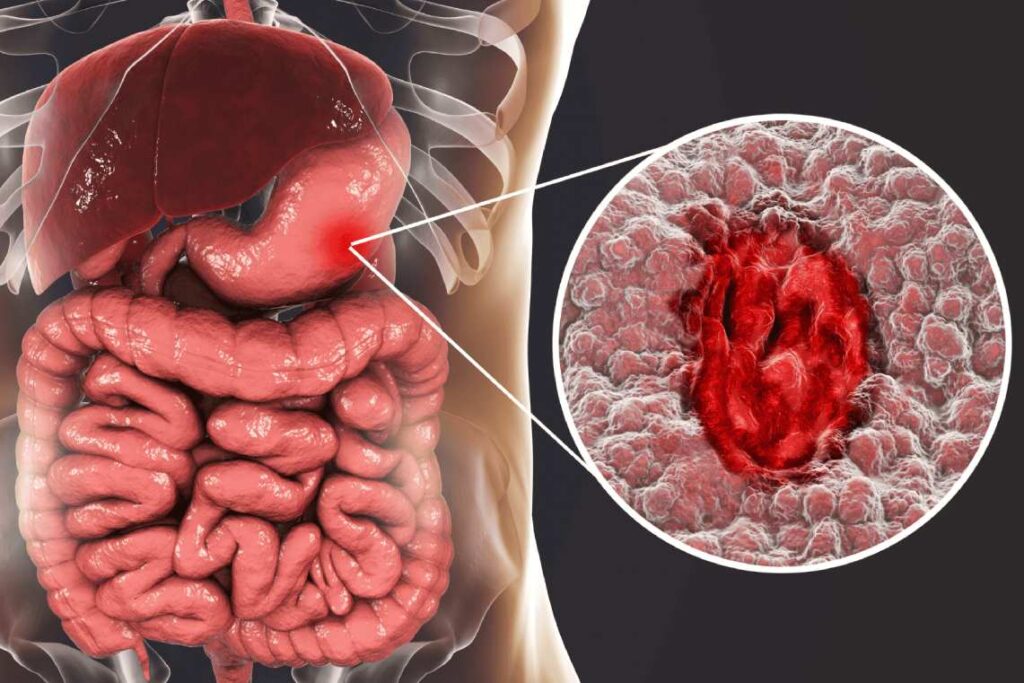
آشالازی یک اختلال بلع است که به دلیل از دست دادن عملکرد اسفنکتر تحتانی مری (حلقه عضلانی در محل اتصال مری و معده) ایجاد می شود. به طور معمول، هنگامی که افراد قورت می دهند، اسفنکتر شل می شود تا غذا و مایعات وارد معده شوند. با بیماری آشالازی، اسفنکتر شل نمیشود، که باعث میشود غذا در آن ناحیه قرار گیرد.
آیا آشالازی خطرناک است؟
بله. می تواند باشد مخصوصاً اگر درمان نشود. اگر مبتلا به آشالازی هستید به تدریج با مشکل خوردن غذاهای جامد و نوشیدن مایعات روبرو می شوید. این بیماری می تواند باعث کاهش وزن و سوء تغذیه قابل توجهی شود. افراد مبتلا کمی بیشتر در معرض ابتلا به سرطان مری هستند. به ویژه اگر این بیماری به مدت طولانی وجود داشته باشد. ارائه دهنده مراقبت های بهداشتی شما ممکن است غربالگری منظم مری را برای ابتلای زودهنگام به سرطان در صورت توسعه توصیه کند.
انواع آشالازی
سه نوع مختلف آشالازی وجود دارد که به سادگی به عنوان نوع I، نوع II و نوع III شناخته می شود. هر نوع آشالازی مجموعه ای از ویژگی های خاص خود را دارد و همه آنها را می توان با مانومتری مری تشخیص داد. لازم به ذکر است که این طبقه بندی ها هنوز تا حدودی جدید هستند و فقط با روش تشخیصی مانومتری با وضوح بالا قابل تشخیص هستند.
نوع یک
آشالازی نوع یک با حداقل فشار مری مشخص می شود. این نوع آشالازی “کلاسیک” را توصیف می کند که با شل شدن ناقص LES، عدم تحرک از نظر انقباض و آرامش، و مقدار کمی فشار ایجاد شده در مری مشخص می شود. این نوع آشالازی راحت ترین درمان است.
نوع دو
آشالازی نوع دو به فشرده سازی مری اشاره دارد. این نوع آشالازی کمی شدیدتر است و با فشردگی شدیدتر در مری مشخص میشود که اغلب به دلیل عدم آرامش و افزایش فشار در مری، معمولاً از غذا ایجاد میشود.
نوع سه
آشالازی نوع سه آشالازی را با اسپاسم تعریف می کند که منجر به فشردن ناگهانی و غیر طبیعی مری و LES می شود. این نوع آشالازی شدیدترین است و همچنین می تواند شدیدترین علائم را ایجاد کند، مانند دردهای شدید قفسه سینه که ممکن است شبیه حمله قلبی باشد، و اسپاسم هایی که به اندازه کافی شدید هستند که شما را از خواب بیدار کنند.
علت ایجاد آشالازی
این که چرا ماهیچه های مری شما منقبض نمی شوند و به طور معمول شل نمی شوند ناشناخته است. یک نظریه این است که آشالازی یک بیماری خود ایمنی است (بدن شما به خود حمله می کند) که توسط یک ویروس ایجاد می شود. سیستم ایمنی بدن شما به سلول های عصبی در لایه های ماهیچه ای دیواره های مری و در LES حمله می کند. سلولهای عصبی شما ، که عملکرد ماهیچه ها را کنترل می کنند به دلایلی که در حال حاضر قابل درک نیستند به آرامی تحلیل می روند. این منجر به انقباض بیش از حد در LES می شود. اگر مبتلا به بیماری آشالازی هستید ، LES آرام نمی شود و غذا و مایعات نمی توانند از مری شما وارد معده شما شوند. شکل نادری از این بیماری می تواند ارثی باشد.

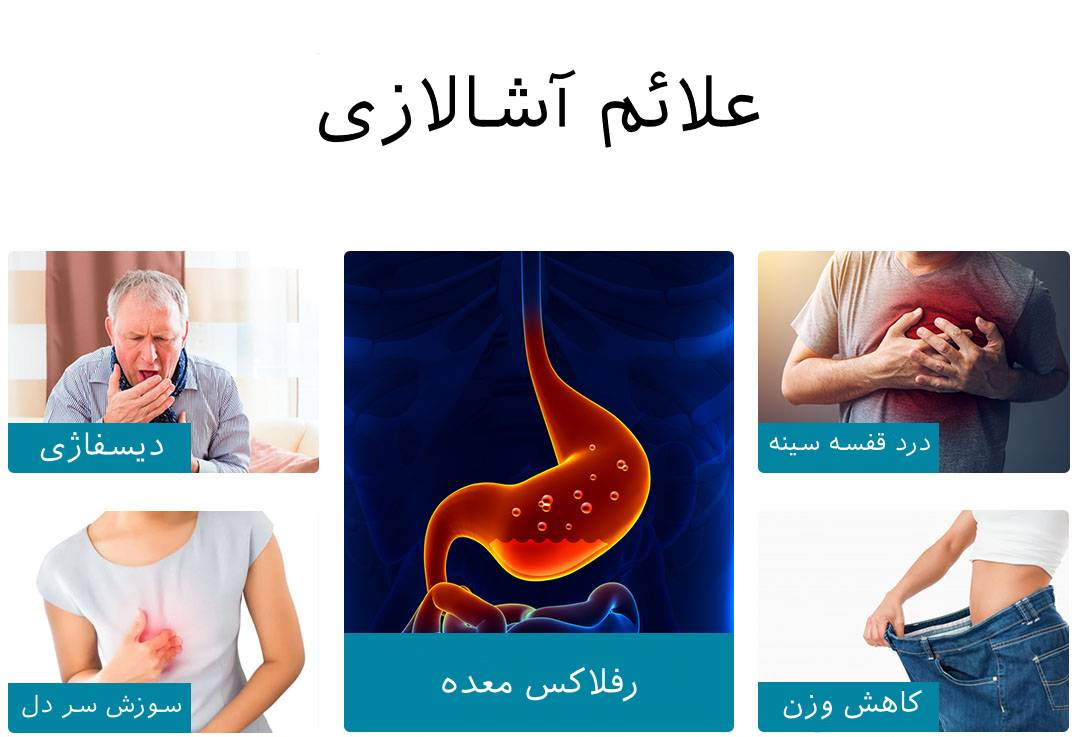
علائم آشالازی چیست؟
علائم به آرامی توسعه می یابد و علائم آن ماهها یا سالها ادامه می یابد و عبارتند از :
مشکل در بلع (دیسفاژی). این شایع ترین علامت اولیه است.
دفع غذای هضم نشده.
درد قفسه سینه که می آید و می رود ؛ درد می تواند شدید باشد.
سوزش سردل.
سرفه در شب
کاهش وزن، سوء تغذیه ناشی از مشکل در غذا خوردن. این یک علامت دیررس است.
سکسکه و مشکل آروغ زدن (علائم کمتر رایج)
عوارض آشالازی چیست؟
برخی از عوارض مریضی آشالازی در نتیجه برگشت غذا (برگشت مجدد) به مری و سپس کشیدن (نشت) به نای است. این عوارض عبارتند از :
پنومونی.
عفونت ریه.
عوارض دیگر عبارتند از :
سرطان مری. ابتلا به آشالازی خطر ابتلا به این سرطان را افزایش می دهد.
آشالازی چگونه تشخیص داده می شود؟
سه آزمایش معمولا برای تشخیص استفاده می شود :
بلع باریم : برای این آزمایش شما آماده سازی باریم (مایع یا شکل دیگر) را می بلعید و حرکت آن از طریق مری با استفاده از اشعه ایکس ارزیابی می شود. بلع باریم در LES تنگی مری را نشان می دهد.
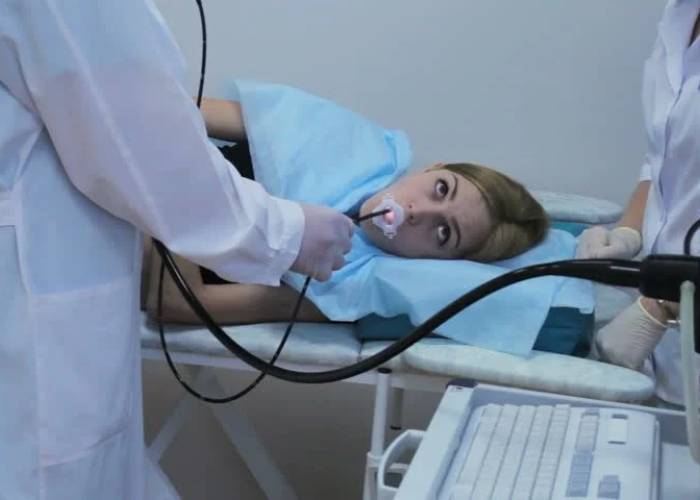
آندوسکوپی فوقانی : در این آزمایش یک لوله باریک و باریک با دوربین روی آن (که آندوسکوپ نامیده می شود) از مری شما عبور می کند. این دوربین تصاویری از داخل مری شما را برای ارزیابی روی صفحه نمایش می دهد. این آزمایش به رد ضایعات سرطانی (بدخیم) و همچنین ارزیابی آشالازی کمک می کند.
مانومتری : این آزمایش زمان و قدرت انقباضات ماهیچه مری و شل شدن اسفنکتر تحتانی مری (LES) را اندازه گیری می کند. عدم آرامش LES در پاسخ به بلع و عدم انقباضات عضلانی در امتداد دیواره های مری یک آزمایش مثبت است.
آشالازی چگونه درمان می شود؟
چندین درمان از جمله گزینه های غیر جراحی (اتساع بالون، داروها و تزریق سم بوتولینوم) و گزینه های جراحی در دسترس است. هدف از درمان تسکین علائم شما با شل کردن اسفنکتر تحتانی مری (LES) است.
پزشک شما این گزینه ها را مورد بحث قرار می دهد بنابراین شما هر دو می توانید بر اساس شدت شرایط و ترجیحات خود بهترین درمان را برای خود تعیین کنید.
جراحی کم تهاجمی
جراحی آشالازی شامل ازوفاژیومیومی لاپاراسکوپی یا میوتومی هلر لاپاراسکوپی نام دارد. در این جراحی با حداقل تهاجم یک ابزار نازک و شبیه تلسکوپی به نام اندوسکوپ از طریق یک برش کوچک وارد می شود. آندوسکوپ به یک دوربین فیلمبرداری کوچک متصل است (کوچکتر از یک سکه) که نمای محل عمل را بر روی مانیتورهای ویدئویی واقع در اتاق عمل نشان می دهد. در این عمل فیبرهای عضلانی LES بریده می شوند. افزودن یک روش دیگر به نام فوندوپلیکیشن نسبی از رفلاکس معده جلوگیری می کند.
میوتومی آندوسکوپی دهانی (POEM) یک جایگزین کم تهاجمی برای میوتومی لاپاراسکوپی هلر است. در این روش ، عضلات کنار مری LES و قسمت فوقانی معده با چاقو بریده می شوند. بریدگی در این نواحی باعث شل شدن ماهیچه ها می شود و به مری اجازه می دهد مثل همیشه تخلیه شود و غذا را به معده شما منتقل کند.
بالن آشلازی
در این روش غیر جراحی، شما تحت آرام بخش قرار می گیرید در حالی که یک بالون مخصوص طراحی شده از طریق LES وارد شده و سپس باد می شود. این روش باعث تسکین اسفنکتر ماهیچه ای می شود که اجازه می دهد غذا وارد معده شما شود. اتساع بالون معمولاً اولین گزینه درمانی در افرادی است که جراحی در آنها ناموفق است.
ممکن است مجبور شوید برای تسکین علائم خود چندین درمان اتساع و هر چند سال یکبار برای حفظ تسکین انجام دهید.
قرص آشالازی
اگر کاندیدای اتساع بالن یا جراحی نیستید یا این روش ها را انجام نمی دهید ممکن است از تزریق بوتاکس (سم بوتولینوم) سود ببرید. بوتاکس پروتئینی است که توسط باکتری های ایجاد کننده بوتولیسم ساخته می شود. هنگامی که بوتاکس در مقادیر بسیار کمی به عضلات تزریق می شود می تواند ماهیچه های اسپاستیک را شل کند. این کار با مسدود کردن سیگنال اعصاب به عضلات اسفنکتر که به آنها می گویند منقبض می شود عمل می کند. برای حفظ علائم تزریق باید تکرار شود.
درمانهای دارویی دیگر شامل نیفدیپین (Procardia XL® ، Adalat CC®) یا ایزوسوربید (Imdur® ، Monoket®) است. این داروها با کاهش فشار LES ماهیچه های اسپاستیک مری را شل می کنند. این درمانها نسبت به جراحی یا اتساع بادکنک کمتر موثر هستند و فقط علائم کوتاه مدت شما را تسکین می دهند.
جراحی مری
برداشتن مری آخرین راه درمان است.
درمان های آشالازی چه عوارضی دارد؟
عوارض درمان آشالازی عبارتند از:
ایجاد سوراخ در مری.
عدم موفقیت و بازگشت علائم آشالازی.
رفلاکس معده.
نفخ.
چه پیگیری های بعد از درمان مورد نیاز است؟
پیگیری طولانی مدت بدون توجه به نوع درمان مورد نیاز است. این امر به این دلیل است که درمان ها تسکینی هستند و آشالازی را درمان نمی کنند یا پیشرفت آن را متوقف نمی کنند. علائم می توانند عود کنند. ارائه دهنده مراقبت های بهداشتی شما می خواهد ببیند آیا مری شما به اندازه کافی به غذا اجازه ورود به معده شما را می دهد یا خیر و رفلاکس معده را بررسی می کند که باید درمان شود. پزشک شما همچنین می خواهد شما را زیر نظر داشته باشد تا مطمئن شوید سرطان ایجاد نشده است.
چه نتیجه ای می توان از گزینه های مختلف درمانی انتظار داشت؟
اتساع بالون علائم را در ۵۰ تا ۹۳ درصد از افراد مبتلا به بیماری آشالازی بهبود می بخشد. به خاطر داشته باشید که ممکن است برای حفظ بهبود علائم باید این روش تکرار شود. اتساع مکرر خطر ایجاد سوراخ (سوراخ شدن) در مری را افزایش می دهد.
جراحی کم تهاجمی،میوتومی لاپاراسکوپی هلر در ۷۶ تا ۱۰۰ درصد از افراد موثر است. به خاطر داشته باشید که تا ۱۵ درصد از افراد بعد از عمل علائم رفلاکس معده را تجربه می کنند.
تزریق بوتاکس با موفقیت باعث شل شدن عضلات اسفنکتر اسپاستیک مری در ۳۵ درصد از افراد مبتلا به آشالازی می شود. تزریق باید هر شش تا ۱۲ ماه یکبار تکرار شود تا علائم تسکین یابد.
داروهایی مانند نیفدیپین در ۰ تا ۷۵ درصد از افراد مبتلا به آشالازی علائم را بهبود می بخشد. ایزوسوربید علائم را در ۵۳ تا ۸۷ درصد بهبود می بخشد.
منبع : hopkinsmedicine