آنژین قلبی ناپایدار، شکلی از سندرم حاد کرونری (ACS)، باعث درد قفسه سینه تصادفی یا غیرقابل پیشبینی در نتیجه انسداد جزئی سرخرگی میشود که قلب را تامین میکند. برخلاف آنژین قلبی پایدار، درد یا ناراحتی آنژین قلبی ناپایدار اغلب در هنگام استراحت رخ میدهد، بیشتر طول میکشد، با دارو تسکین نمییابد، و با هیچ محرک آشکاری مانند فشار فیزیکی یا استرس عاطفی ارتباطی ندارد و مراقبت های پزشکی اورژانسی ضروری است.
علائم آنژین قلبی ناپایدار
آنژین قلبی ناپایدار است زیرا علائم ممکن است بیشتر از حد معمول، بدون هیچ محرک قابل تشخیصی رخ دهند و ممکن است برای مدت طولانی ادامه داشته باشند.
علائم کلاسیک آنژین عبارتند از فشار یا درد قفسه سینه، گاهی اوقات فشردن یا “سنگین” که اغلب به فک یا بازوی چپ می رسد.
البته به خاطر داشته باشید که بسیاری از بیماران مبتلا به آنژین علائم کلاسیک ندارند. ناراحتی آنها ممکن است بسیار خفیف و در ناحیه پشت، شکم، شانه ها یا هر دو یا هر دو بازو باشد. حالت تهوع، تنگی نفس یا صرفاً احساس سوزش سر دل ممکن است تنها علامت باشد.
اساساً این بدان معنی است که هر فرد میانسال یا بالاتر، به ویژه هر کسی که یک یا چند عامل خطر برای بیماری عروق کرونر دارد، باید نسبت به علائمی که ممکن است نشان دهنده آنژین باشد، هوشیار باشد.
علاوه بر این، افراد بدون سابقه بیماری عروق کرونر نیز می توانند به آنژین ناپایدار مبتلا شوند. متأسفانه، به نظر می رسد این افراد در معرض خطر بیشتری برای انفارکتوس میوکارد (حمله قلبی) هستند، زیرا آنها اغلب علائم را به عنوان آنژین تشخیص نمی دهند.
در پایان، هر فردی با سابقه بیماری عروق کرونر باید در صورت آنژین صدری به آنژین ناپایدار مشکوک شود:
در سطوح پایین تری از فعالیت بدنی نسبت به حالت عادی رخ می دهد.
در حالت استراحت رخ می دهد.
بیشتر از حد معمول باقی می ماند.
آنها را در شب بیدار می کند.
با نیتروگلیسیرین، دارویی که عروق کرونری را شل و گشاد می کند، تسکین نمی یابد.

علت آنژین قلبی ناپایدار
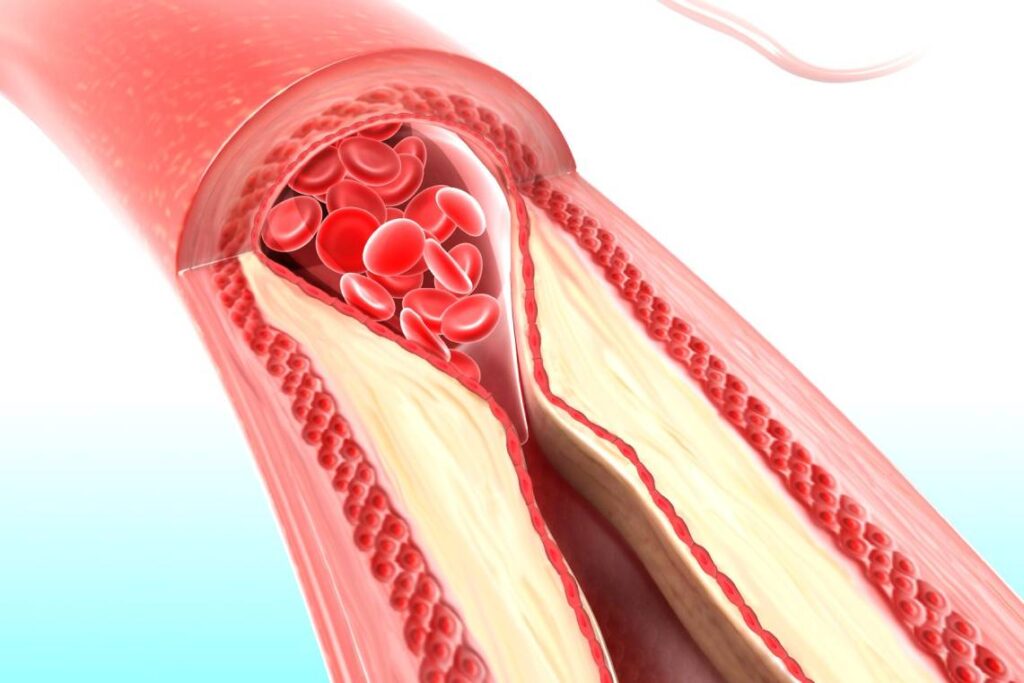
مانند سایر اشکال ACS، آنژین قلبی ناپایدار اغلب به دلیل پارگی واقعی یک پلاک در شریان کرونر ایجاد می شود. آنچه باعث این می شود اغلب ناشناخته است.
پلاک پاره شده و لخته خون که تقریباً همیشه با پارگی همراه است، انسداد نسبی شریان را تشکیل می دهد. این ممکن است با رشد و کوچک شدن لخته خون، یک الگوی “لکنت” ایجاد کند و آنژینی ایجاد کند که به شکلی غیرقابل پیش بینی می آید و می رود.
اگر لخته باید باعث انسداد کامل شریان شود، که معمولاً اتفاق میافتد، عضله قلب تامینشده توسط آن شریان آسیبدیده در خطر جدی آسیب غیرقابل برگشت است. به عبارت دیگر، خطر قریب الوقوع سکته قلبی کامل با آنژین ناپایدار بسیار زیاد است.
آنژین ناپایدار به این دلیل نامیده می شود که دیگر از الگوهای قابل پیش بینی معمولی آنژین صدری پایدار پیروی نمی کند. بدیهی است که چنین شرایطی کاملاً نامشخص است و به همین دلیل یک اورژانس پزشکی است.
| آنژین قلبی ناپایدار | آنژین قلبی پایدار |
| علائم به شکل غیر قابل پیش بینی و بدون محرک شناخته شده رخ می دهد. | علائم تمایل به پیروی از یک الگو دارند. |
| اغلب در هنگام استراحت رخ می دهد و شما را از خواب بیدار می کند. | علائم معمولاً با تلاش، خستگی، عصبانیت یا هر نوع استرس دیگری ایجاد میشوند. |
| علائم می تواند 30 دقیقه یا بیشتر طول بکشد. | علائم معمولا حدود 15 دقیقه طول می کشد. |
تشخیص آنژین ناپایدار قلبی
تشخیص آنژین قلبی ناپایدار اغلب در اورژانس انجام می شود. علائم در تشخیص آنژین ناپایدار یا در واقع هر نوع ACS بسیار مهم هستند.
به طور خاص، اگر شما یک یا چند مورد از سه علامت زیر را دارید، ارائهدهنده مراقبتهای بهداشتی شما باید آن را به عنوان یک سرنخ قوی مبنی بر وقوع یک نوع ACS در نظر بگیرد :
آنژین در حالت استراحت، به خصوص اگر بیش از 10 دقیقه در هر بار طول بکشد.
شروع جدید آنژین که به طور قابل توجهی توانایی شما را برای شرکت در فعالیت بدنی محدود می کند.
افزایش آنژین پایدار قبلی با اپیزودهایی که مکررتر، طولانیتر هستند یا با تلاش کمتر از قبل رخ میدهند.
هنگامی که ارائه دهنده مراقبت های بهداشتی شما به ACS مشکوک شد، باید فوراً یک نوار قلب (ECG) و آزمایش آنزیم قلبی را تجویز کند. تروپونین های قلبی با حساسیت بالا نشانگر زیستی ترجیحی برای شناسایی یا حذف آسیب میوکارد (آسیب به سلول های قلب) هستند.
نتایج این آزمایش ها به همراه بررسی علائم شما به تایید تشخیص کمک می کند.
شایان ذکر است، آنژین قلبی ناپایدار و انفارکتوس میوکارد بدون افزایش ST (NSTEMI)، نوعی حمله قلبی، شرایط مشابهی هستند. در هر بیماری، پارگی پلاک در شریان کرونر رخ داده است، اما شریان به طور کامل مسدود نشده است، بنابراین حداقل مقداری جریان خون باقی میماند.
در هر دوی این شرایط، علائم آنژین ناپایدار وجود دارد. تنها تفاوت این است که در NSTEMI، آسیب سلولی قلب به اندازه کافی برای افزایش آنزیم های قلبی رخ داده است.
اگر قطعات ST – بخشی از ECG – بالا باشد، انسداد کامل شریان نشان داده می شود. اگر آنزیم های قلبی افزایش یابد، آسیب سلول های قلبی وجود دارد.
اگر قطعه ST بالا نیامده باشد، شریان به طور کامل مسدود نمی شود. آنزیم های طبیعی قلب نشان می دهد که هیچ آسیب سلولی وجود ندارد.
درمان آنژیم قلبی ناپایدار
اگر آنژین قلبی ناپایدار دارید، با یکی از دو روش کلی درمان خواهید شد :
به طور تهاجمی با داروها برای تثبیت وضعیت درمان شد، سپس به صورت غیر تهاجمی ارزیابی شد.
درمان شدید با داروها برای تثبیت وضعیت و مداخله تهاجمی زودهنگام (به طور کلی، آنژیوپلاستی و استنت گذاری).
از آنجایی که آنژین ناپایدار و NSTEMI بسیار مشابه هستند، درمان آنها یکسان است.
داروها
داروها برای کاهش درد قفسه سینه و ایسکمی مرتبط (زمانی که قلب جریان خون کافی را دریافت نمی کند) استفاده می شود. داروهایی برای جلوگیری از تشکیل لخته خون در شریان آسیب دیده نیز داده می شود.
سه نوع اصلی از داروهای مورد استفاده برای درمان آنژین ناپایدار وجود دارد : ضد ایسکمیک، ضد پلاکت و ضد انعقاد.
درمان ضد ایسکمیک
نیتروگلیسیرین زیرزبانی، یک داروی ضد ایسکمیک، اغلب برای کاهش هر گونه درد ایسکمیک قفسه سینه تجویز می شود.
برای درد مداوم، ممکن است نیتروگلیسیرین داخل وریدی (از طریق ورید) تجویز شود، با این فرض که هیچ گونه منع مصرفی وجود ندارد (مثلاً فشار خون پایین). همچنین ممکن است برای دردهای مداوم مرفین داده شود.
تا زمانی که موارد منع مصرفی مانند علائم نارسایی قلبی وجود نداشته باشد، یک بتا بلوکر، یکی دیگر از داروهای ضد ایسکمیک نیز تجویز می شود. این می تواند فشار خون و ضربان قلب را کاهش دهد، که هر دو در صورت بالا، نیازهای مصرف اکسیژن قلب را افزایش می دهند.
در نهایت، یک داروی کاهش دهنده کلسترول به نام استاتین، مانند لیپیتور (آتورواستاتین) یا کرستور (روزوواستاتین) تجویز می شود. مشخص شده است که این داروها میزان حملات قلبی، مرگ و میر ناشی از بیماری عروق کرونر قلب، نیاز به عروق قلبی عروقی و سکته را کاهش می دهند.
درمان ضد پلاکتی
داروهای ضد پلاکت که از تجمع پلاکت ها جلوگیری می کنند نیز داده می شود. این شامل هر دو آسپرین و مسدود کننده گیرنده پلاکت P2Y12 – پلاویکس (کلوپیدوگرل) یا برلینیتا (تیکاگرلور) است.
درمان ضد انعقاد
داروهای ضد انعقاد خون را رقیق می کنند. به عنوان مثال می توان به هپارین شکسته نشده (UFH) و لاونوکس (انوکساپارین) اشاره کرد.
مداخله تهاجمی احتمالی
پس از تثبیت با دارو، متخصص قلب تصمیم می گیرد که آیا بیمار به مداخله تهاجمی، معمولا آنژیوپلاستی با استنت گذاری (معمولاً مداخله عروق کرونر از راه پوست یا PCI) نیاز دارد یا خیر. این روش شامل استفاده از یک کاتتر بالون برای رفع انسداد شریان و قرار دادن متعاقب آن استنت برای باز نگه داشتن شریان است.
جراحی آنژیوپلاستی
تعیین اینکه آیا آنژیوپلاستی و استنت گذاری انجام شود یا خیر، تصمیم بسیار مهمی است. یکی از ابزارهایی که بسیاری از متخصصان قلب برای کمک به این تصمیم استفاده می کنند، ترومبولیز در انفارکتوس میوکارد (TIMI) است.
امتیاز TIMI بر اساس عوامل خطر زیر است:
سن 65 سال یا بیشتر
وجود حداقل سه عامل خطر برای بیماری عروق کرونر قلب (فشار خون، دیابت، دیس لیپیدمی، سیگار کشیدن، یا سابقه خانوادگی مثبت انفارکتوس میوکارد اولیه)
انسداد عروق کرونر قبلی 50 درصد یا بیشتر
حداقل دو قسمت آنژین در 24 ساعت گذشته
افزایش آنزیم های قلبی
استفاده از آسپرین در هفت روز گذشته
نمره TIMI پایین (0 تا 1) احتمال 4.7٪ برای داشتن یک پیامد نامطلوب مرتبط با قلب را نشان می دهد (به عنوان مثال، مرگ، حمله قلبی یا ایسکمی شدید که نیاز به عروق مجدد دارد).
نمره TIMI بالا (6 تا 7) احتمال 40.9٪ برای داشتن یک پیامد نامطلوب مربوط به قلب را نشان می دهد و بنابراین، تقریباً همیشه یک مداخله اولیه مانند PCI را تضمین می کند.